Wählen Sie die gewünschte Organisation aus, damit Ihnen die passenden Inhalte angezeigt werden.
Exzellente Medizin. Jederzeit. Für alle.
Herzlich willkommen im Kantonsspital Aarau (KSA).
Ob im Kantonsspital Aarau, an den Standorten KSA Bahnhof Aarau, KSA Lenzburg oder KSA Frick – wir sind rund um die Uhr für Sie da. Mit unserem breiten Angebot, von der Grundversorgung bis hin zur hochspezialisierten Medizin, stehen wir Ihnen an allen Standorten kompetent und zuverlässig zur Seite.
Unsere Fachbereiche
Unsere Kliniken, Institute, Abteilungen und Zentren. Entdecken Sie hier unsere breite Palette an medizinischen Dienstleistungen.

Zufriedene Patientinnen und Patienten
Das KSA misst kontinuierlich die Zufriedenheit ihrer Patientinnen und Patienten. Dazu wird ein Fragebogen eingesetzt, mit dem erfasst wird, welche Erfahrungen die Patientinnen und Patienten im Zusammenhang mit ihrer Behandlung gemacht haben.
Hier finden Sie die Ergebnisse für die Patientinnen und Patienten des Kantonsspitals Aarau
-
95 %würden das KSA Aarau weiterempfehlen.
-
96 %finden die medizinische Betreuung gut.
-
97 %bewerten die Pflegekompetenz als gut.
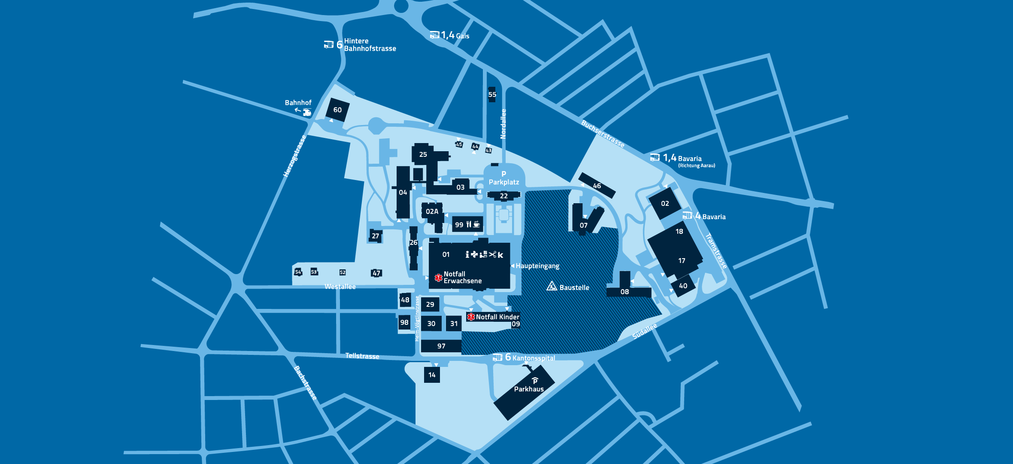
Arealplan
Wir sind in Ihrer Nähe
Kantonsspital AarauBitte beachten Sie, dass aufgrund der Vorbereitungen für den Neubau Dreiklang und weiteren Bauarbeiten der Zugang von der Bushaltestelle Bavaria sowie vom Parkhaus her ins Gelände mehr Zeit (rund 10 Minuten) in Anspruch nimmt.